RESPON IMUN
Respons
imun adalah respons tubuh berupa suatu urutan kejadian yang kompleks
terhadap antigen, untuk mengeliminasi antigen tersebut. Respons imun ini
dapat melibatkan berbagai macam sel dan protein, terutama sel makrofag,
sel limfosit, komplemen, dan sitokin yang saling berinteraksi secara
kompleks. Mekanisme pertahanan tubuh terdiri atas mekanisme pertahanan
non spesifik dan mekanisme pertahanan spesifik.
Mekanisme pertahanan non spesifik disebut juga komponen nonadaptif atau innate,
atau imunitas alamiah, artinya mekanisme pertahanan yang tidak
ditujukan hanya untuk satu jenis antigen, tetapi untuk berbagai macam
antigen. Imunitas alamiah sudah ada sejak bayi lahir dan terdiri atas
berbagai macam elemen non spesifik. Jadi bukan merupakan pertahanan
khusus untuk antigen tertentu.
Mekanisme pertahanan tubuh spesifik atau disebut juga komponen adaptif atau
imunitas didapat adalah mekanisme pertahanan yang ditujukan khusus
terhadap satu jenis antigen, karena itu tidak dapat berperan terhadap
antigen jenis lain. Bedanya dengan pertahanan tubuh non spesifik adalah
bahwa pertahanan tubuh spesifik harus kontak atau ditimbulkan terlebih
dahulu oleh antigen tertentu, baru ia akan terbentuk. Sedangkan
pertahanan tubuh non spesifik sudah ada sebelum ia kontak dengan
antigen.
Mekanisme Pertahanan Non Spesifik
Dilihat
dari caranya diperoleh, mekanisme pertahanan non spesifik disebut juga
respons imun alamiah. Yang merupakan mekanisme pertahanan non spesifik
tubuh kita adalah kulit dengan kelenjarnya, lapisan mukosa dengan
enzimnya, serta kelenjar lain dengan enzimnya seperti kelenjar air mata.
Demikian pula sel fagosit (sel makrofag, monosit, polimorfonuklear) dan
komplemen merupakan komponen mekanisme pertahanan non spesifik.
Permukaan tubuh, mukosa dan kulit
Permukaan
tubuh merupakan pertahanan pertama terhadap penetrasi mikroorganisme.
Bila penetrasi mikroorganisme terjadi juga, maka mikroorganisme yang
masuk akan berjumpa dengan pelbagai elemen lain dari sistem imunitas
alamiah.
Kelenjar dengan enzim dan silia yang ada pada mukosa dan kulit
Produk
kelenjar menghambat penetrasi mikroorganisme, demikian pula silia pada
mukosa. Enzim seperti lisozim dapat pula merusak dinding sel
mikroorganisme.
Komplemen dan makrofag
Jalur
alternatif komplemen dapat diaktivasi oleh berbagai macam bakteri
secara langsung sehingga eliminasi terjadi melalui proses lisis atau
fagositosis oleh makrofag atau leukosit yang distimulasi oleh opsonin
dan zat kemotaktik, karena sel-sel ini mempunyai reseptor untuk komponen
komplemen (C3b) dan reseptor kemotaktik. Zat kemotaktik akan memanggil
sel monosit dan polimorfonuklear ke tempat mikroorganisme dan
memfagositnya.
Protein fase akut
Protein
fase akut adalah protein plasma yang dibentuk tubuh akibat adanya
kerusakan jaringan. Hati merupakan tempat utama sintesis protein fase
akut. C-reactive protein (CRP) merupakan
salah satu protein fase akut. Dinamakan CRP oleh karena pertama kali
protein khas ini dikenal karena sifatnya yang dapat mengikat protein C
dari pneumokok. Interaksi CRP ini juga akan mengaktivasi komplemen jalur
alternatif yang akan melisis antigen.
Sel ‘natural killer’ (NK) dan interferon
Sel
NK adalah sel limfosit yang dapat membunuh sel yang dihuni virus atau
sel tumor. Interferon adalah zat yang diproduksi oleh sel leukosit dan
sel yang terinfeksi virus, yang bersifat dapat menghambat replikasi
virus di dalam sel dan meningkatkan aktivasi sel NK.
Mekanisme Pertahanan Spesifik
Bila
pertahanan non spesifik belum dapat mengatasi invasi mikroorganisme
maka imunitas spesifik akan terangsang. Mekanisme pertahanan spesifik
adalah mekanisme pertahanan yang diperankan oleh sel limfosit, dengan
atau tanpa bantuan komponen sistem imun lainnya seperti sel makrofag dan
komplemen. Dilihat dari caranya diperoleh maka mekanisme pertahanan
spesifik disebut juga respons imun didapat.
Imunitas
spesifik hanya ditujukan terhadap antigen tertentu yaitu antigen yang
merupakan ligannya. Di samping itu, respons imun spesifik juga
menimbulkan memori imunologis yang akan cepat bereaksi bila host
terpajan lagi dengan antigen yang sama di kemudian hari. Pada imunitas
didapat, akan terbentuk antibodi dan limfosit efektor yang spesifik
terhadap antigen yang merangsangnya, sehingga terjadi eliminasi antigen.
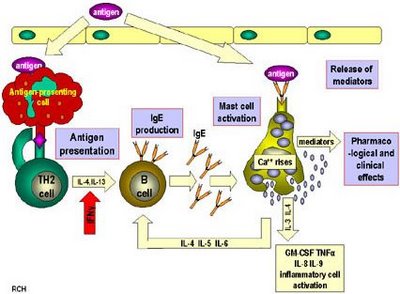
Sel yang berperan dalam imunitas didapat ini adalah sel yang mempresentasikan antigen (APC = antigen presenting cell = makrofag)
sel limfosit T dan sel limfosit B. Sel limfosit T dan limfosit B
masing-masing berperan pada imunitas selular dan imunitas humoral. Sel
limfosit T akan meregulasi respons imun dan melisis sel target yang
dihuni antigen. Sel limfosit B akan berdiferensiasi menjadi sel plasma
dan memproduksi antibodi yang akan menetralkan atau meningkatkan
fagositosis antigen dan lisis antigen oleh komplemen, serta meningkatkan
sitotoksisitas sel yang mengandung antigen yang dinamakan proses antibody dependent cell mediated cytotoxicy (ADCC).
Imunitas selular
Imunitas
selular adalah imunitas yang diperankan oleh limfosit T dengan atau
tanpa bantuan komponen sistem imun lainnya. Limfosit T adalah limfosit
yang berasal dari sel pluripotensial yang pada embrio terdapat pada yolk sac;
kemudian pada hati dan limpa, lalu pada sumsum tulang. Dalam
perkembangannya sel pluripotensial yang akan menjadi limfosit T
memerlukan lingkungan timus untuk menjadi limfosit T matur.
Di
dalam timus, sel prekusor limfosit T akan mengekspresikan molekul
tertentu pada permukaan membrannya yang akan menjadi ciri limfosit T.
Molekul-molekul pada permukaan membran ini dinamakan juga petanda
permukaan atau surface marker, dan dapat dideteksi oleh antibodi monoklonal yang oleh WHO diberi nama dengan huruf CD, artinya cluster of differentiation.
Secara garis besar, limfosit T yang meninggalkan timus dan masuk ke
darah perifer (limfosit T matur) terdiri atas limfosit T dengan petanda
permukaan molekul CD4 dan limfosit T dengan petanda permukaan molekul
CD8. Sel limfosit CD4 sering juga dinamakan sel T4 dan sel limfosit CD8
dinamakan sel T8 (bila antibodi monoklonal yang dipakai adalah keluaran
Coulter Elektronics).
Di samping munculnya petanda permukaan, di dalam timus juga terjadi penataan kembali gen (gene rearrangement)
untuk nantinya dapat memproduksi molekul yang merupakan reseptor
antigen dari sel limfosit T (TCR). Jadi pada waktu meninggalkan timus,
setiap limfosit T sudah memperlihatkan reseptor terhadap antigen diri (self antigen) biasanya mengalami aborsi dalam timus sehingga umumnya limfosit yang keluar dari timus tidak bereaksi terhadap antigen diri.
Secara
fungsional, sel limfosit T dibagi atas limfosit T regulator dan
limfosit T efektor. Limfosit T regulator terdiri atas limfosit T
penolong (Th = CD4) yang akan menolong meningkatkan aktivasi sel
imunokompeten lainnya, dan limfosit T penekan (Ts = CD8) yang akan
menekan aktivasi sel imunokompeten lainnya bila antigen mulai
tereliminasi. Sedangkan limfosit T efektor terdiri atas limfosit T
sitotoksik (Tc = CD8) yang melisis sel target, dan limfosit T yang
berperan pada hipersensitivitas lambat (Td = CD4) yang merekrut sel
radang ke tempat antigen berada.
Pajanan antigen pada sel T
Umumnya antigen bersifat tergantung pada sel T (TD = T dependent antigen),
artinya antigen akan mengaktifkan sel imunokompeten bila sel ini
mendapat bantuan dari sel Th melalui zat yang dilepaskan oleh sel Th
aktif. TD adalah antigen yang kompleks seperti bakteri, virus dan
antigen yang bersifat hapten. Sedangkan antigen yang tidak tergantung
pada sel T (TI = T independent antigen) adalah antigen yang strukturnya sederhana dan berulang-ulang, biasanya bermolekul besar.
Limfosit Th umumnya baru mengenal antigen bila dipresentasikan bersama molekul produk MHC (major histocompatibility complex)
kelas II yaitu molekul yang antara lain terdapat pada membran sel
makrofag. Setelah diproses oleh makrofag, antigen akan dipresentasikan
bersama molekul kelas II MHC kepada sel Th sehingga terjadi ikatan
antara TCR dengan antigen. Ikatan tersebut terjadi sedemikian rupa dan
menimbulkan aktivasi enzim dalam sel limfosit T sehingga terjadi
transformasi blast, proliferasi, dan diferensiasi menjadi sel Th aktif
dan sel Tc memori. Sel Th aktif ini dapat merangsang sel Tc untuk
mengenal antigen dan mengalami transformasi blast, proliferasi, dan
diferensiasi menjadi sel Tc memori dan sel Tc aktif yang melisis sel
target yang telah dihuni antigen. Sel Tc akan mengenal antigen pada sel
target bila berasosiasi dengan molekul MHC kelas I (lihat Gambar 3-2).
Sel Th aktif juga dapat merangsang sel Td untuk mengalami transformasi
blast, proliferasi, dan diferensiasi menjadi sel Td memori dan sel Td
aktif yang melepaskan limfokin yang dapat merekrut makrofag ke tempat
antigen.
Limfokin
Limfokin
akan mengaktifkan makrofag dengan menginduksi pembentukan reseptor Fc
dan C3B pada permukaan makrofag sehingga mempermudah melihat antigen
yang telah berikatan dengan antibodi atau komplemen, dan dengan
sendirinya mempermudah fagositosis. Selain itu limfokin merangsang
produksi dan sekresi berbagai enzim serta metabolit oksigen yang
bersifat bakterisid atau sitotoksik terhadap antigen (bakteri, parasit,
dan lain-lain) sehingga meningkatkan daya penghancuran antigen oleh
makrofag.
Aktivitas lain untuk eliminasi antigen
Bila
antigen belum dapat dilenyapkan maka makrofag dirangsang untuk
melepaskan faktor fibrogenik dan terjadi pembentukan jaringan granuloma
serta fibrosis, sehingga penyebaran dapat dibatasi.
Sel
Th aktif juga akan merangsang sel B untuk berproliferasi dan
berdiferensiasi menjadi sel plasma yang mensekresi antibodi (lihat bab
tentang imunitas humoral). Sebagai hasil akhir aktivasi ini adalah
eliminasi antigen. Selain eliminasi antigen, pemajanan ini juga
menimbulkan sel memori yang kelak bila terpajan lagi dengan antigen
serupa akan cepat berproliferasi dan berdiferensiasi.
Imunitas humoral
Imunitas
humoral adalah imunitas yang diperankan oleh sel limfosit B dengan atau
tanpa bantuan sel imunokompeten lainnya. Tugas sel B akan dilaksanakan
oleh imunoglobulin yang disekresi oleh sel plasma. Terdapat lima kelas
imunoglobulin yang kita kenal, yaitu IgM, IgG, IgA, IgD, dan IgE.
Limfosit B juga berasal dari sel pluripotensial yang perkembangannya pada mamalia dipengaruhi oleh lingkungan bursa fabricius dan pada manusia oleh lingkungan hati, sumsum tulang dan lingkungan yang dinamakan gut-associated lymphoid tissue (GALT).
Dalam perkembangan ini terjadi penataan kembali gen yang produknya
merupakan reseptor antigen pada permukaan membran. Pada sel B ini
reseptor antigen merupakan imunoglobulin permukaan (surface immunoglobulin).
Pada mulanya imunoglobulin permukaan ini adalah kelas IgM, dan pada
perkembangan selanjutnya sel B juga memperlihatkan IgG, IgA dan IgD pada
membrannya dengan bagian F(ab) yang serupa. Perkembangan ini tidak
perlu rangsangan antigen hingga semua sel B matur mempunyai reseptor
antigen tertentu.
Pajanan antigen pada sel B
Antigen
akan berikatan dengan imunoglobulin permukaan sel B dan dengan bantuan
sel Th (bagi antigen TD) akan terjadi aktivasi enzim dalam sel B
sedemikian rupa hingga terjadilah transformasi blast, proliferasi, dan
diferensiasi menjadi sel plasma yang mensekresi antibodi dan membentuk
sel B memori. Selain itu, antigen TI dapat secara langsung mengaktivasi
sel B tanpa bantuan sel Th.
Antibodi
yang disekresi dapat menetralkan antigen sehingga infektivitasnya
hilang, atau berikatan dengan antigen sehingga lebih mudah difagosit
oleh makrofag dalam proses yang dinamakan opsonisasi. Kadang fagositosis
dapat pula dibantu dengan melibatkan komplemen yang akan berikatan
dengan bagian Fc antibodi sehingga adhesi kompleks antigen-antibodi pada
sel makrofag lebih erat, dan terjadi endositosis serta penghancuran
antigen oleh makrofag. Adhesi kompleks antigen-antibodi komplemen dapat
lebih erat karena makrofag selain mempunyai reseptor Fc juga mempunyai
reseptor C3B yang merupakan hasil aktivasi komplemen.
Selain
itu, ikatan antibodi dengan antigen juga mempermudah lisis oleh sel Tc
yang mempunyai reseptor Fc pada permukaannya. Peristiwa ini disebut antibody-dependent cellular mediated cytotoxicity (ADCC).
Lisis antigen dapat pula terjadi karena aktivasi komplemen. Komplemen
berikatan dengan bagian Fc antibodi sehingga terjadi aktivasi komplemen
yang menyebabkan terjadinya lisis antigen.
Hasil
akhir aktivasi sel B adalah eliminasi antigen dan pembentukan sel
memori yang kelak bila terpapar lagi dengan antigen serupa akan cepat
berproliferasi dan berdiferensiasi. Hal inilah yang diharapkan pada
imunisasi. Walaupun sel plasma yang terbentuk tidak berumur panjang,
kadar antibodi spesifik yang cukup tinggi mencapai kadar protektif dan
berlangsung dalam waktu cukup lama dapat diperoleh dengan vaksinasi
tertentu atau infeksi alamiah. Hal ini disebabkan karena adanya antigen
yang tersimpan dalam sel dendrit dalam kelenjar limfe yang akan
dipresentasikan pada sel memori sewaktu-waktu di kemudian hari.
REGULASI RESPONS IMUN
Setelah
antigen dapat dieliminasi, maka agar tidak terjadi aktivasi sistem imun
yang tak terkendali, maka diperlukan adanya regulasi respons imun. Ada 3
macam mekanisme tubuh untuk meregulasi respons imun yang sudah terjadi.
Regulasi oleh antibodi yang terbentuk
Antibodi
yang terbentuk akibat paparan antigen dapat mempengaruhi produksi
antibodi selanjutnya. Pada waktu kadar antibodi masih rendah, yaitu pada
waktu tahap respons permulaan, antibodi yang terbentuk akan merangsang
sel B yang mempunyai kapasitas memproduksi antibodi dengan afinitas
tinggi. Jadi antibodi yang baru terbentuk merupakan faktor penting untuk
mendorong proses maturasi afinitas. Hal ini terjadi karena antibodi
yang terbentuk akan berkompetisi dengan reseptor antigen pada sel B
untuk mengikat antigen, sehingga yang terangsang adalah sel B yang
mempunyai daya ikat tinggi terhadap antigen atau berafinitas tinggi,
karena itu antibodi yang dihasilkan juga berafinitas tinggi.
Adanya
efek antibodi seperti tersebut dipengaruhi oleh tipe isotip antibodi.
Umumnya IgM mempunyai tendensi untuk meningkatkan produksi antibodi,
tetapi IgG lebih sering bersifat supresif. Di samping itu, pada tahap
respons permulaan, pada saat rasio antigen masih lebih besar daripada
antibodi, maka adanya antibodi akan mempermudah kompleks Ag-Ab
terfiksasi pada sel makrofag melalui reseptor Fc, hingga dapat
dipresentasikan pada sel Th yang kemudian merangsang sel B membentuk
antibodi. Jadi pada permulaan terjadi peningkatan jumlah maupun afinitas
antibodi. Tetapi bila antibodi sudah ada dalam konsentrasi tinggi,
yaitu setelah mencapai jumlah cukup untuk menetralkan antigen yang ada,
antibodi akan merupakan umpan balik negatif agar tidak terbentuk
antibodi yang sama lebih lanjut. Hal ini terjadi karena dengan
terikatnya bagian F(ab)2 antibodi pada epitop antigen maka reseptor
antigen pada sel B tidak akan terangsang lagi oleh epitop antigen
tersebut, sehingga tidak terjadi aktivasi dan priming sel B terhambat (lihat Gambar 3-3).
Di
samping itu, antibodi yang bertambah dapat pula merupakan umpan balik
negatif melalui bagian Fc-nya. Sel B selain mempunyai reseptor antigen
juga mempunyai reseptor Fc. Dengan terikatnya antibodi pada reseptor Fc
sel B, maka epitop antigen yang terikat pada reseptor antigen pada sel B
tidak dapat mengadakan bridging oleh karena adanya gabungan
silang antara reseptor antigen dan reseptor Fc, sehingga tidak terjadi
aktivasi sel B (lihat Gambar 3-4). Tidak adanya bridging antara
suatu reseptor antigen dengan reseptor antigen lainnya pada sel B
mengakibatkan tidak terjadinya aktivasi enzim, sehingga sel B tidak
terangsang untuk mengalami transformasi blast, berproliferasi dan
berdiferensiasi, dan akibatnya pembentukan antibodi makin lama makin
berkurang.
Regulasi idiotip spesifik
Akibat
stimulasi antigen terhadap sel B akan terbentuk antibodi yang makin
lama makin bertambah. Pada kadar tertentu, idiotip dari antibodi
tersebut akan bertindak sebagai stimulus imunogenik yang mengakibatkan
terbentuknya anti-idiotip. Dasar reaksi ini sebenarnya belum jelas
karena merupakan kontradiksi dari self tolerance. Tetapi fakta
memang membuktikan adanya limfosit yang dapat mengenal dan bereaksi
dengan idiotip antibodi, karena ada limfosit yang mempunyai reseptor
untuk idiotip ini. Anti-idiotip yang terbentuk juga mempunyai idiotip
hingga akan merangsang terbentuknya anti-idiotip, dan seterusnya.
Pada
binatang adanya anti-idiotip ini terlihat pada waktu fase respons imun
mulai menurun. Anti-idiotip yang terbentuk dengan sendirinya mirip
antigen asal, karena itu dinamakan internal image dari antigen
asal. Tetapi adanya antibodi anti-idiotip ini pada respons imun yang
normal tidak akan merangsang kembali terjadinya antibodi terhadap
antigen asal. Terbentuknya anti-idiotip berturut-turut mengakibatkan
jumlah antibodi makin lama makin berkurang. Dapat dipersamakan seperti
batu yang jatuh ke dalam ir dan menimbulkan gelembung air yang makin lama makin menghilang. Regulasi melalui pembentukan anti-idiotip adalah regulasi untuk menurunkan respons imun (down regulation) yang dikenal sebagai jaringan imunoregulator dari Jerne (1974).
Regulasi oleh sel T supresor (Ts)
Dalam tubuh kita terdapat limfosit yang dapat meregulasi limfosit lainnya untuk meningkatkan fungsinya yang dinamakan sel T helper
(Th = CD4). Selain itu terdapat juga limfosit yang menekan respons imun
yang terjadi secara spesifik yang dinamakan sel T supresor (Ts = CD8).
Sel Ts dapat juga diaktifkan pada respons imun normal dengan tujuan
mencegah respons imun yang tak terkendali. Bagaimana cara sel Ts
melakukan tugasnya belumlah jelas, tetapi secara in vitro dapat
diketahui bahwa pada aktivasi sel Ts akan dilepaskan faktor spesifik
yang akan menekan respons imun yang sedang berlangsung.
Sel
Ts dapat diaktifkan melalui tiga cara, yaitu 1) oleh antigen yang
merangsang respons imun itu sendiri. Antigen merangsang CD4 yang 2H4+ 4B4- untuk mengeluarkan
faktor supresi antigen spesifik yang akan merangsang sel Ts untuk
menekan sel efektor, 2) oleh antigen yang mengadakan bridging
antara sel Ts dengan sel limfosit lainnya, seperti sel B dan sel Th,
sehingga Ts menekan aktivasi sel B dan sel Th, 3) oleh sel B atau sel Th
yang mempunyai reseptor idiotip dari idiotip sel Ts, sehingga sel Ts
menekan aktivasi sel B dan sel Th.
Provided by
DR WIDODO JUDARWANTO SpA
 rgy Online Clinic, Jakarta Indonesi
rgy Online Clinic, Jakarta Indonesi